Du 18 au 24 novembre 2025, c’est la Semaine mondiale de sensibilisation à la résistance aux antimicrobiens. L’objectif est de donner une plus grande visibilité à la thématique des résistances. Cette année l’accent est mis sur la sensibilisation de la population, la promotion des bonnes pratiques et les approches innovantes.
De nombreux événements sont organisés sur les thèmes de la sensibilisation de la population et la promotion des bonnes pratiques: Voir le programme.
Par exemple, le service cantonal des affaires vétérinaires (SCAV) du canton de Neuchâtel organise une table ronde le 19 novembre à 18h00 au Musée d’histoire naturelle de Neuchâtel:
ANTIBIORÉSISTANCE : Quels enjeux pour la santé humaine et animale dans le canton de Neuchâtel ?
Cet événement mettra l’accent sur la nécessité d’une lutte coordonnée et interdisciplinaire entre médecine humaine et médecine vétérinaire
La démarche globale et préventive Une seule santé « One Health » est très bien adaptée pour lutter efficacement contre l’antibiorésistance des microorganismes
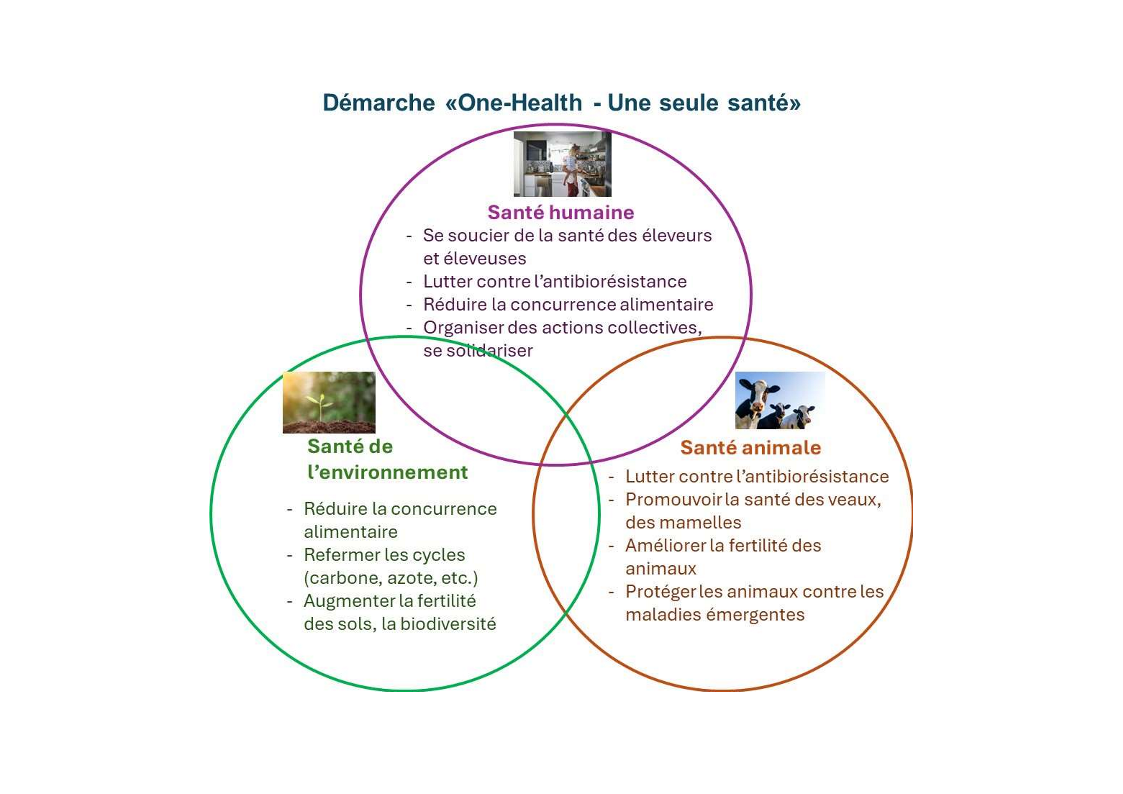
Résistance aux antibiotiques, de quoi parle-t-on ?
- De nombreux microorganismes se trouvent naturellement dans l’environnement ainsi que sur la peau et dans l’intestin. Les êtres humains et les animaux en ont besoin, notamment pour la digestion.
- Cependant, ces microorganismes peuvent provoquer une infection s’ils pénètrent dans l’organisme et se multiplient excessivement, ce qui arrive surtout lorsque la peau ou les muqueuses sont abimées ou en cas d’immunodéficience.
- Si, en plus, les bactéries responsables de l’infection sont résistantes à certains antibiotiques, il devient plus difficile, voire impossible, de traiter l’infection.
Que vise la stratégie antibiorésistance Suisse (StAR) lancée en 2015 ?
- Lorsque les bactéries deviennent moins sensibles, voire insensibles, aux antibiotiques, nous parlons de résistance aux antibiotiques.
- La Stratégie Antibiorésistance Suisse (StAR), lancée en 2015, vise à promouvoir une utilisation responsable des antibiotiques et à freiner la propagation des résistances.
- Les bactéries résistantes peuvent compliquer le traitement d’infections, voire l’empêcher.
- Le nouveau Plan d’action One Health 2024–2027 de la StAR vient renforcer ces efforts.
- La surveillance des résistances et du recours aux antibiotiques chez l’être humain, les animaux de rente et de compagnie et dans l’environnement est un élément clé de la stratégie et du plan d’action.
- Les résultats sont publiés tous les deux ans dans le rapport suisse sur la résistance aux antibiotiques, le Swiss Antibiotic Resistance Report (SARR) (disponible en anglais).
C’est quoi un bon usage des antibiotiques ?
Chaque fois que l’on prend des antibiotiques, ou que l’on administre des antiobtiques aux animaux, des bactéries résistantes peuvent apparaître. C’est pourquoi il est crucial d’utiliser correctement ces produits chez l’être humain et l’animal.
- Les utiliser autant que nécessaire, mais aussi peu que possible !
- Il est important d’utiliser le bon produit au dosage prescrit et sur une durée appropriée !
- La distribution et l’emploi d’antibiotiques font l’objet d’une surveillance et d’analyses
Quelle surveillance des résistances chez les animaux ?
- Afin d’évaluer les risques pour les humains, des bactéries commensales indicatrices et des bactéries zoonotiques font l’objet d’un monitorage chez les animaux de boucherie en bonne santé et dans la viande.
- Normalement, ces bactéries ne sont pas pathogènes par elles-mêmes, mais elles peuvent transmettre des résistances à d’autres bactéries, y compris celles susceptibles de provoquer des maladies chez l’être humain.
- La surveillance des bactéries indicatrices, notamment E. coli, chez les animaux de boucherie et dans la viande est donc un instrument utile pour observer l’évolution des résistances. Les bactéries zoonotiques peuvent pour leur part se transmettre à l’être humain par les animaux ou les aliments. Elles provoquent des maladies infectieuses appelées zoonoses.
- En outre, depuis 2019, on surveille les résistances de bactéries pathogènes pour les animaux de rente et de compagnie. Ces données permettent d’orienter le choix des antibiotiques utilisés pour le traitement.
Quelle est l’évolution de la résistance aux antibiotiques ? Médecine humaine
- En Suisse, les autorités surveillent les taux de résistance chez l’être humain et chez l’animal depuis une vingtaine d’années. Elles les recensent en fonction des bactéries et des classes d’antibiotiques. Dans l’ensemble, une stabilisation semble se dessiner ces dernières années
- L’utilisation d’antibiotiques en médecine humaine est repartie à la hausse après la pandémie de COVID-19
- En médecine humaine, la consommation globale d’antibiotiques (cabinets médicaux et hôpitaux) s’est élevée à 10,8 doses définies journalières par 1000 habitants et par jour (DID) en 2023. Après un net recul durant la pandémie de COVID-19 (2021 : 8,6 DID), la consommation a donc retrouvé à peu près son niveau de 2019 (10,6 DID, +3 %). La grande vague d’infections des voies respiratoires enregistrée en hiver/printemps 2023 a probablement joué un rôle.
- En comparaison européenne, la Suisse reste toutefois l’un des pays où l’usage d’antibiotiques est le plus faible (pays de l’UE en 2022 : 9,1 DID min., 33,5 DID max. et 19,4 DID Ø [1]). L’objectif du plan d’action One Health de StAR est de réduire la consommation à 10,2 DID d’ici 2027.
Quelle est l’évolution de la résistance aux antibiotiques ? Médecine vétérinaire
- Le recours aux antibiotiques continue de reculer en médecine vétérinaire
- La quantité totale d’antibiotiques vendus aux vétérinaires a encore diminué de 14 % par rapport à 2021. L’utilisation d’antibiotiques a ainsi baissé de 48 % depuis 2014
- En particulier, l’administration d’antibiotiques dits critiques, qui sont particulièrement importants en médecine humaine, a continué de reculer depuis 2021. Depuis 2014, elle a diminué de 76 % chez les animaux de rente et de 19 % chez les animaux de compagnie.
- En comparaison européenne, la Suisse fait partie des pays affichant une consommation relativement faible. D’ici 2027, elle s’est fixé pour objectif de figurer parmi les cinq meilleurs pays européens en ce qui concerne les antibiotiques critiques.
- Depuis 2019, le système d’information sur les antibiotiques en médecine vétérinaire (SI ABV) recense toutes les prescriptions d’antibiotiques dans ce secteur.
- En comparaison des différentes espèces, les bovins reçoivent le plus de traitements antimicrobiens (564 traitements pour 1000 animaux ; volailles : 76, porcs : 23)
- Les bovins ont avant tout été traités pour des maladies de la mamelle (30,3 %), les porcs pour des infections gastro-intestinales (53,6 %),
- Les volailles pour des maladies de jeunesse (85 %), les ovins/caprins pour des maladies respiratoires (32 %),
- Les équidés pour des affections de l’appareil locomoteur (34 %),
- Les chiens et les chats pour des affections dermatologiques (24,5 % et 28,5 % respectivement). Au fil du temps, la répartition du nombre de prescriptions est restée assez constante pour les différentes maladies de chaque espèce animale
Réduire les antibiotiques dans l’environnement ?
- Il est possible de réduire la pollution antibiotique des cours d’eau, des lacs et des eaux souterraines en modernisant les stations d’épuration
- Les humains et les animaux excrètent une partie des antibiotiques consommés, qui se retrouve alors dans les eaux usées, les cours d’eau et les sols.
- Les stations d’épuration classiques n’éliminent qu’une partie des antibiotiques. Les doter d’une étape de traitement supplémentaire servant à éliminer les micropolluants permet de diviser les concentrations mesurées par dix.
- En 2024, environ 15 % des eaux usées bénéficiaient de ce type de traitement en Suisse, et il est prévu de porter ce taux à 70 % d’ici 2040.
- Des mesures réalisées dans le Furtbach (AG/ZH) ont montré que la modernisation d’une station d’épuration a permis de réduire suffisamment la concentration d’antibiotiques pour respecter le seuil des normes de qualité environnementale.
L’antibiorésistance évolue de manière différente chez les animaux de boucherie et dans la viande
- On constate une baisse des taux de résistance des E. coli aux fluoroquinolones chez les poulets ; ils sont passés à 34 %, alors qu’ils sont restés stables chez les porcs et les veaux, à moins de 10 %.
- Les taux de résistance aux tétracyclines et aux sulfamides sont en baisse chez toutes les espèces d’animaux de rente.
- En ce qui concerne les E. coli productrices de ESBL/AmpC, qui sont résistantes aux céphalosporines, antibiotiques importants pour la médecine humaine, mais souvent aussi à d’autres antibiotiques (multirésistance), le taux de résistance a de nouveau nettement baissé chez les poulets (à 4,3 % en 2022), tandis qu’il a stagné chez les porcs (6,2 % en 2023) et augmenté chez les veaux (32,7 % en 2023).
- Depuis 2020, on observe un nouveau recul de la présence d’E. coli productrices d’ESBL/AmpC dans les échantillons de viande de poulet provenant du commerce de détail. En 2022, ce taux était de 4,2 % dans la viande de poulet d’origine suisse, contre 47,4 % dans le poulet d’origine étrangère. Les taux mis en évidence ont donc fortement diminué depuis 2014, tant dans la viande de poulet d’origine suisse (2014 : 65,5 %) que dans celle provenant de l’étranger (2014 : 85,6 %).
Les résistances de Campylobacter sont stables chez la volaille
- La majorité des zoonoses en Suisse et dans d’autres pays européens sont provoquées par les bactéries du genre Campylobacter. Celles-ci sont souvent transmises par les aliments, notamment la viande de poulet fraîche, et provoquent des troubles gastro-intestinaux.
- On peut éviter les infections dues aux bactéries dans les denrées alimentaires en respectant des règles d’hygiène simples en cuisine.
- Le taux de résistance des Campylobacter (C. jejuni) aux fluoroquinolones recensé chez le poulet d’engraissement d’origine suisse était de 45,7 % en 2022, un niveau élevé mais stable depuis 2018. Le taux de résistance de ces bactéries aux macrolides (antibiotiques utilisés pour traiter les formes graves d’infections à Campylobacter) reste faible, soit inférieur à 5 %.
De nouvelles méthodes permettent de mieux comprendre la diffusion des résistances aux carbapénèmes
- Les carbapénèmes sont des antibiotiques de dernier recours importants pour le traitement d’infections graves, qui doivent donc être utilisés avec beaucoup de retenue.
- Les entérobactéries productrices de carbapénèmases (EPC) sont résistantes aux carbapénèmes. Ces agents pathogènes multirésistants constituent une menace particulière pour la santé publique, raison pour laquelle leur déclaration est obligatoire en médecine humaine.
- Si la résistance aux carbapénèmes en Suisse est plutôt faible en comparaison européenne, elle tend néanmoins à augmenter. Ainsi, le taux de résistance de l’entérobactérie Klebsiella pneumoniae, qui se transmet notamment en milieu hospitalier, a dépassé pour la première fois la barre de 1 % en 2023.
- En raison de la menace qu’ils présentent en médecine humaine, les EPC (entérobactéries résistantes) font également l’objet d’une surveillance chez les animaux. À ce jour, aucune EPC n’a été détectée chez les animaux de rente suisses en bonne santé.
- Toutefois, on détecte de plus en plus d’EPC dans des échantillons d’animaux de compagnie. À l’aide de techniques de séquençage de l’ADN, des équipes de recherche ont étudié la propagation des EPC dans les cliniques pour animaux de compagnie.
- Elles ont découvert que le plasmide, un fragment d’ADN facilement transmissible, était responsable de la propagation de la résistance aux carbapénèmes entre les entérobactéries chez les animaux de compagnie, et qu’il peut aussi se transmettre au personnel des cliniques vétérinaires.
- Dès lors, il est à craindre que les EPC se transmettent également aux animaux de rente et qu’ils entrent ainsi dans la chaîne alimentaire.
- Pour prévenir une telle évolution, il importe de prendre des mesures de surveillance et d’hygiène dans les cliniques traitant des animaux de compagnie!
Lien vers la page internet StAR
Contact-infos FRI: Véronique Frutschi
Lien vers l’article: Relever les défis actuels en élevage bovin par l’approche « Une seule santé »


